
糖尿病網膜症

糖尿病網膜症は、糖尿病の合併症として起きてくる眼の病気です。予備軍も含めると2,000万人といわれる糖尿病の患者数の多さもあって、糖尿病網膜症は緑内障とともに成人してから失明の大きな原因疾患となっています。
糖尿病には、のどが渇く、多尿などの症状がありますが、これらは病状がかなり悪くならないと気づきません。そのため初期~中期では自覚症状はほとんどないために、糖尿病に気が付かないことや、健康診断で指摘されても放置している方も少なくありません。しかしその間にも糖尿病は確実に進行し、合併症が悪化していきます。
糖尿病の合併症としては網膜症、腎症、神経症と言われています。糖尿病網膜症は一度進行すると改善することは困難であり、放置すると失明に至る病気で、早期発見、早期進行抑制が重要となります。網膜症の進行は大きく三段階に分かれています。
糖尿病発症後、3~5年くらいで糖尿病網膜症を発症しやすいといわれておりますが、自覚的には不自由はありません。しかし、目の奥(眼底)を見ると、小さな出血や血流異常などの異常が出現していることがあります。
眼底に大きな出血、血流の遅延、目の中心(黄斑部)の浮腫が出現しています。自覚症状としては軽度の視力低下やゆがみなどの症状が感じられます。
糖尿病網膜症の進行抑制において一番重要なのは、糖尿病のコントロールです。かかりつけの内科の先生との連携が不可欠です。また中期以降では、進行抑制のために外科的加療が必要となります。外科的加療としては、レーザー加療、硝子体注射、硝子体手術があります。
早期発見のためには、定期的な通院診察が不可欠です。糖尿病の方は早期の受診をお勧めします。
硝子体は、水晶体の奥にある、卵白のようにドロッとしたゼリー状の透明な組織で、眼球の大半を占め、眼球の外側を覆う強膜とともに眼球の形態を保持しています。硝子体が何らかの原因により網膜を牽引したり、濁ったり、出血したりすると、視力低下のほか様々な目の障害が引き起こされてきます。
この硝子体内部に起こった疾患を治療する目的で、眼内の出血や濁りなどを硝子体と一緒に取り除く手術が硝子体手術です。眼科領域で最も高度な手術の一つで、非常に細かい作業を必要としますが、手術装置や手術技術の進歩により、その安全性は大きく高まっています。
当院では手術は硝子体注射のみの対応となります。その他の手術は分院である眼科なかのぶ医院(東京都品川区)に紹介させていただきます。手術後の経過通院は当院で対応可能です。
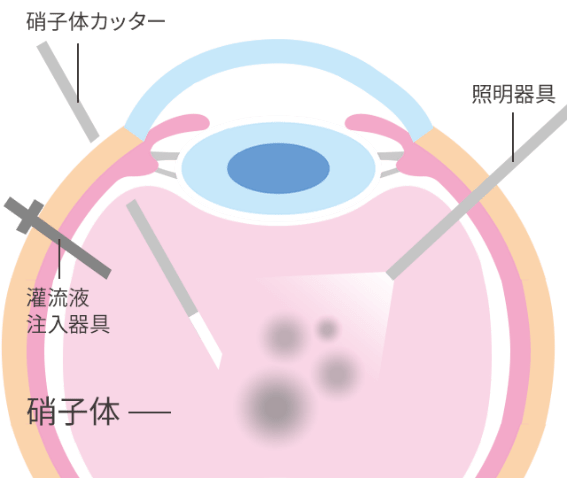
当院の硝子体手術は、局所麻酔下で行います(会話は可能ですが、手術中は動かないでください)。手術時間は病状によりますが、1~2時間が目安です。
ベッドに仰向けになり、1~2種類の局所麻酔を行います。(その後も術中に適宜、麻酔を追加します。)その後目の消毒をし、清潔なカバーを顔にかけ、以下の手順で進行します。
1.白目の部分に手術機を挿入する小さな穴を3~4ヶ所空けます
2.濁った硝子体を切除し、必要な処置を行います
出血などで濁った硝子体をカッターで切除します。切除した分量だけ眼内に灌流液が入り、入れ換わっていきます。その後は疾患に応じて、それぞれに必要な処置を行っていきます。
3.網膜剥離や黄斑円孔などの疾患では、灌流液を医療用のガスやオイルに入れ換えて手術を終えます
ガスやオイルによって剥離した網膜を元の場所に張り戻したり、開いた穴を閉じさせたりします。ガスやオイルを注入した患者さんには、術後は数日間「うつむき姿勢」をとっていただきます。またオイルを入れた場合4~6ヶ月後をメドに抜去する手術が必要となります。
また、白内障に罹っている患者さんについては、多くは白内障手術を同時に行います。
ここ数年来の手術の進歩によって、ほとんどの疾患は短時間の手術で日帰り手術が可能となりましたが、全身状態が不良などを理由に入院を強くご希望の患者さんには連携の医療機関をご紹介いたします。スタッフから詳しく説明がありますのでご安心ください。
手術費など高額な治療費の一部が還付される制度があります
医療費が高額になった場合、一定の自己負担限度額を超えた部分が払い戻される高額療養費制度があります。年齢や所得に応じて、ご本人が支払う医療費の上限が定められており、またいくつかの条件を満たすことにより、さらに負担を軽減する仕組みも設けられています。
所得・年齢ごとの自己負担限度額及び申請方法など詳細については、厚生労働省のホームページをご覧ください。